 食事の援助と
食事の援助と
口腔ケア時の注意
歯科衛生士に知ってほしい!
訪問で役立つ在宅援助技術vol.4

口腔ケア時の注意 歯科衛生士に知ってほしい!
訪問で役立つ在宅援助技術vol.4
口腔機能と密接な関連がある食事には、栄養摂取だけでなくQOLを高める働きがあります。
在宅療養者の中には、障害により自分の力だけでは食事ができず援助を必要とする人がいます。
今回は、安全においしく食事をするために必要な食事援助の基本と障害に応じた援助のポイントを中心に解説します。

解説
湘南医療大学 保健医療学部 看護学科 在宅看護学 教授
湘南医療大学大学院 保健医療学研究科保健医療学専攻修士課程 健康増進・予防領域 教授
小林 紀明先生
超高齢社会の現在、地域全体による高齢者の支援が重要な課題となっている中、多職種連携・協働における基礎教育と実践教育の両側面から研究を進めている。研究内容は「大学の基礎教育課程における専門職連携教育の構築」「介護支援専門員の多職種連携における協働的能力」など。日本在宅ケア学会、日本保健医療福祉連携教育学会、日本看護技術学会、日本看護科学学会、日本看護研究学会、日本看護学教育学会ほか。看護師。
食事の援助のために知っておきたいこと
1.食事の大切さと援助の視点

食事には、単に栄養を摂取するだけではなく、食べることの楽しみや喜びを得るという意義があります。さらに、食事はコミュニケーションを円滑にするための良い機会にもなります。
食事援助では、それぞれの療養者の障害の程度とニーズに応じて、安全に配慮しながら食事に楽しみや喜びを感じられるようにサポートしていくことが求められます。ただし、療養者ができる動作は自分でやってもらうようにするなど、自立を支援する視点も忘れないようにしましょう。
2.食事に援助が必要となるケース

在宅において、食事に援助が必要となる代表的な障害の例を表に示します。なかでも人口の高齢化に伴い、在宅療養者で増えているのがパーキンソン病です。パーキンソン病では、動作が緩慢になる運動機能障害や嚥下障害(50%にみられる)などにより食事時に援助が必要になることがあります。
また、療養者の食事に関しては、家族や介護職(介護福祉士や訪問介護員〔ヘルパー〕)との連携が欠かせません。
療養者の日常生活全般にわたる援助や介助に密接にかかわる介護職は、食事の介助に関連する多くの情報を把握しています。療養者の日頃の食事の仕方、水分摂取の状況、口腔内の状態をはじめ、食べ物の噛みにくさ、飲み込みにくさ、むせなどに関する詳細な情報を把握していますので、食事の援助にあたっては、家族や介護職と細かく情報交換を行い、連携していくことが大切となります。

*1:脳の損傷で起こる認知機能や精神機能の障害
3.食事の前・中・後の確認事項
療養者が心身ともに安定して食事をとれるように援助を行うためには、食事前から食事終了までの観察をよく行い、いくつかの項目について確認しておくことが大切です。場合によっては他職種から情報を得て事前に確認しておくとよいでしょう。
- 食事への意欲
- 食事への関心や食欲の有無
- バイタルサイン(体温・呼吸・脈拍・血圧)
- 身体の状態が安定しているか
※普段の安定したバイタルサインの値を把握しておくとよい
- 義歯の状態
- 義歯の状態の確認(義歯の不具合は咀嚼力・食欲低下に影響する)
- 認知機能
- 食事の時間であることを認知しているか、視覚で食物を認識できているか、食べたいものや順番を判断できるかなど
- 姿勢の保持
- ベッド端での座位や椅子・車椅子で、姿勢を保てるか
- 活動性
- 麻痺などの運動機能障害の程度、療養者自身でできる食事動作の把握、自助具を使えるかどうかなど
- 食事環境
- 会話、周囲や窓からの景色、音、温度 など
- 睡眠薬
- 服用の有無と覚醒状態
- 栄養状態
- 検査データ(総タンパク、アルブミンなど)、体重の増減などの確認
- 咀嚼
- 咀嚼回数(目安として10回以上噛んでいるのが望ましい)と咬筋<こうきん>(頬とエラを縦につなぐ筋肉)の動き
- 嚥下
- 口を閉じて飲み込んでいるか、飲み込むとき喉仏が上がっているか
- むせ
- むせの有無や強弱
※むせがある場合は呼吸状態の変化に注意する。弱いむせがあるときは誤嚥の可能性がある。また、嚥下機能の低下が重度だと、むせが起こらずに誤嚥してしまう(不顕性誤嚥)
- 流涎<りゅうえん>
- 嚥下機能や口唇の感覚が低下している可能性がある
- 湿性嗄声<しっせいさせい>
- 咽頭に食物が残っていることで、気管の近くで「ゼロゼロ」という音が聞こえる状態
※湿性嗄声がある場合は咳を促して残留物を排出する。それでも残留物が排出できないときは、吸引を行う家族による処置)
- 口腔内の食物残渣:
- 誤嚥の原因になるため、口腔内に食物が残っていないか確認する
口腔ケア時の注意
食事の援助の前後には、必ず口腔ケアを行います。このとき療養者がもつ疾患にも目を向けることが大切です。ここでは、さまざまな疾患をもつ療養者に口腔ケアを行うときに注意したいポイントを紹介します。
①血栓が関係する疾患
狭心症・心筋梗塞・脳梗塞など、血栓が関係する疾患では、血液を固まりにくくする薬(抗血小板薬・抗凝固薬)を服用しています。このような療養者は、歯肉から出血しやすく血が止まりにくいため、出血を十分に観察しながら口腔ケアを行うことが大切です。また、歯周病がある場合、歯肉から出血が起きて歯周病菌の一部が口腔内の傷から血液中に入りこむと、血管壁を傷つけたり、血小板の機能に異常を来したりして血栓ができやすくなります。つまり、再梗塞のリスクが高まるため危険です。
②糖尿病
糖尿病がある療養者では、食後2時間経っても血糖値が高い「食後高血糖」の状態が続くことで口腔乾燥(ドライマウス)となり、唾液の自浄作用が低下します。すると歯周病菌などの繁殖につながります。
また、高血糖により白血球の免疫機能が低下すると、さまざまな感染症に感染しやすい状態になるため注意が必要です。
③誤嚥性肺炎
誤嚥性肺炎では、口腔内の細菌が気管内に流入し、免疫機能の低下と相まって炎症を起こすことが多くなります。歯周ポケッ卜内を浮遊している菌が原因になるため、歯周病の進行が大きく影響します。そこで嚥下機能が悪化している療養者では、水分の垂れ込みに十分に注意しながら、口腔ケアをしっかり行い口腔内の細菌数を減らすことが重要となります。
食事の援助の手順と注意
1.食事前の援助
食事援助を行う際の一般的な手順と注意したいポイン卜を解説します。
●意識状態や眠気の有無の確認

- ・意識が鮮明でない、睡眠薬の影響などにより眠気が強い場合は、無理せず食事時間を変更する判断も必要
●排泄の確認
- ・食事に集中できるように排泄を済ませておく
- ・手洗い、手指消毒の確認
●うがいの実施・義歯の装着

- ・誤嚥予防のために口腔内を清潔にしてから義歯を装着する
●エプロンやタオルの着用(必要時)

- ・エプロンなどの着用は、自尊心を傷つけることもあるため、本人に着用するかどうかを確認する
- ・正しい姿勢の確認
- ・誤嚥を防ぐために、顎が引いた状態で、足底がしっかりと床面に着いているか
- ※車椅子の場合はフットプレートを外す。足底が着かない場合は足台を置くか、フットプレートに足を置く
- ・座位状態が維持できるか
- ・テーブルが上肢を動かしやすい高さに調節されているか
●口腔体操の実施

- ・パタカラ体操*2や発声練習などで唾液の分泌を促すことにより、誤嚥を予防する
- ・吸引の準備
- ※痰や食べ物などによる窒息時の対応として、吸引ができるように準備しておく(吸引は家族が行う)
- *2:「パ」「タ」「カ」「ラ」と発音することで口や舌を動かす運動
●配 膳
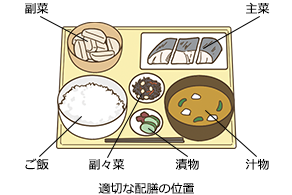
- ・メニューや調理法、食べ物の温度(温かい・冷たい)などを伝える(食欲を高める効果がある)
- ・療養者本人に確認しながら、料理を取りやすい位置に配膳する
2.食事中の援助
- ●麻痺や神経症状の確認
- ・日によって症状の現れ方が異なる場合があるため、療養者の状態に合わせて援助方法を調整する
- ●むせ(誤嚥)の有無の観察
- ●食事介助
- ・できる動作はやってもらい、できないところを介助する
- ※スプーンなどをつかめても保持できない場合には、介助者が手を添えて支える
- ・介助するときは、療養者と視線の高さを合わせる
- ・誤嚥予防のため、食事を口に運ぶ量とタイミングに注意し、急かさずに時間をかけて介助する
- ※一口の量はスプーン3分の2程度で、確実に飲み込んだことを確認してから次の一口を運ぶ
- ・自力で食事ができない場合は、一口ごとに「これはご飯ですね」などと伝えて、料理を目で確認してもらいながら口に運ぶとよい
- ・合間には話しかけを行い、コミュニケーションにも心がける
- ●水分摂取の促し
- ・特に高齢者では脱水になりやすいため、予防のために、汁物とは別に湯呑1杯程度の水分をとってもらうように促す

3.食事後の援助
- ●食事・水分摂取量のチェック
- ●口腔内の観察
- ・口腔内に飲み込めない食物が残っていないか、傷や出血などがないか確認する
- ●口腔ケアの実施
- ●義歯の洗浄
- ●座位姿勢の維持
- ・誤嚥防止のため、食後約30分間は上体を起こしたままにする
さまざまな障害別の援助の工夫
前述した食事援助が必要な障害に対する介助方法のポイントや注意点について解説します。
1.高次脳機能障害による認知機能の低下
- ●半側空間無視への対応
- ・左右どちらかの空間が認識しにくくなるため、配膳時には障害のない側に料理を寄せるなど工夫する
- ・一緒に声に出してメニューを確認する
- ・食事中には、手をつけていない食事がないか確認する
- ●食事を拒否する場合の対応
- ・「○○さん、食事の準備ができましたよ、おいしそうですよ」「どの料理がお好きですか?」など、食事への意欲を引き出すような声掛けを行うとよい
2.運動機能障害
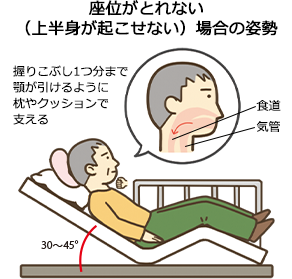
- ●座位がとれない(上半身が起こせない)場合の対応
- ・ベッド上で上半身を45°程度に起こし(ファウラー位)、ベッドの足上げ機能、もしくはクッションなどを使い、膝を少し屈曲させた状態にする(ギャッジアップした後は褥瘡予防と不快感の軽減のために背抜きを行う〔Vol. 3参照〕)
- ・枕やタオルなどで、頸部を前屈させた状態にし、誤嚥を防ぐ
- ●麻痺(片麻痺)があり姿勢が傾く場合の対応
- ・足底を床面に着けることで姿勢が整いやすくなる
- ・麻痺側にクッションや枕を入れて体位を安定させる
- ・麻痺側の手で皿を固定できないため、皿の下に滑り止めシートを敷く
- ・自助具を活用する
- ・特に麻痺側では食物が口腔内に残りがちなため、必ず食後には、麻痺側の口腔内を確認する
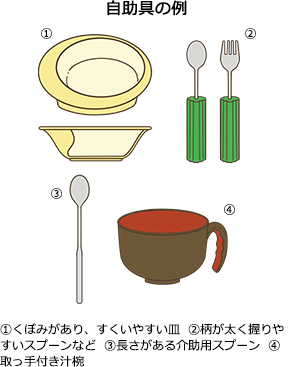
3.嚥下障害
- ●咀嚼・嚥下時の援助
- ・食事は一口ごとに、とろみ食とそうでないものを交互に食べるようにする(交互嚥下)。口腔内や咽喉の食物残渣が、とろみ食と一緒に飲み込むことによりスムーズに嚥下され、誤嚥の防止につながる
- ・湿性嗄声がないか十分に注意する
4.視覚障害
- ●配膳の工夫
- ・主菜・副菜・汁物などを時計の文字盤に沿って配置し、どこにどんな料理があるかを時刻の位置で伝える(クロックポジション)
- ●視覚以外の感覚の活用
- ・メニューや調理方法を伝えながら、それぞれの匂いを嗅いで確認してもらう
- ・食器に触わることで、温かさ・冷たさなどを確認してもらう
文献
1)川島みどり編:イラストで理解する 初めての介護―心と技術.中央法規出版,2011.