 認知症の特徴と
認知症の特徴と
対応のポイント
歯科衛生士に知ってほしい!
訪問で役立つ在宅援助技術vol.5

対応のポイント 歯科衛生士に知ってほしい!
訪問で役立つ在宅援助技術vol.5
在宅で口腔ケアや指導を行う高齢者には、認知症を生じている方が多くいます。認知症は、コミュニケーション、
物事への理解力や認知力、行動の実行力などに影響を及ぼし、口腔ケアや指導の妨げにもなりがちです。
そこで今回は、知っておきたい症状の特徴や対応のポイントを解説します。

解説
湘南医療大学 保健医療学部 看護学科 在宅看護学 教授
湘南医療大学大学院 保健医療学研究科保健医療学専攻修士課程 健康増進・予防領域 教授
小林 紀明先生
超高齢社会の現在、地域全体による高齢者の支援が重要な課題となっている中、多職種連携・協働における基礎教育と実践教育の両側面から研究を進めている。研究内容は「大学の基礎教育課程における専門職連携教育の構築」「介護支援専門員の多職種連携における協働的能力」など。日本在宅ケア学会、日本保健医療福祉連携教育学会、日本看護技術学会、日本看護科学学会、日本看護研究学会、日本看護学教育学会ほか。看護師。
認知症への理解
認知症は、認知機能の低下により日常生活や社会生活に支障をきたす状態です。原因にはアルツハイマー病などの神経変性疾患や脳血管障害が多く、他にも外傷や腫瘍、感染症などさまざまです。
2025年には、65歳以上の高齢者のうち、5人に1人が認知症になるといわれています1、2)。すでに現在、在宅療養者でも認知症をもつ人が多く、効果的な口腔ケアを提供するためにも認知症について、よく理解しておくことが大切です。
特に認知症があると、記憶力や理解力の低下によって、自身での口腔ケアや歯科治療への協力を得ることが難しくなり、口腔環境が悪化しやすくなります。歯科医師や歯科衛生士が定期的に認知症の人へ口腔ケアを実施すると、口腔機能や歯の残存数が保持されるだけでなく介護度の悪化防止にもつながり、QOLが維持されるという報告もあります3)。“口腔機能=噛む力”の維持で脳が活性化し、認知症の予防や進行の抑制につながると考えられます。
1.認知症の種類と特徴・症状
●認知症の診断基準
認知症の代表的な診断基準には、米国精神学会による精神障害の診断統計マニュアルDSM-Ⅳ-TR(2000年)やDSM-5(2013年)があります。他に、国際疾病分類第10版(ICD-10)、米国国立老化研究所とアルツハイマー協会(NIA-AA)の診断基準も用いられています。
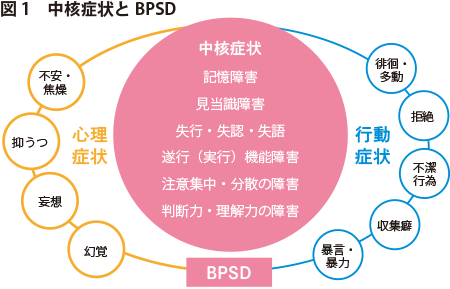
●中核症状とBPSD
認知症の症状には、脳の神経細胞の障害によって直接的に現れる中核症状と、中核症状に加えて環境的要因や身体要因、心理要因などが相互に作用して起こる行動・心理症状(BPSD;Behavioral and Psychological Symptoms of Dementia)があります。
中核症状のなかで、比較的早期に起こるのが記憶の障害です。記憶障害では個人差はありますが、エピソード記憶、意味記憶、手続き記憶の順に障害されていきます。
BPSDには、さまざまな精神症状や行動障害があります。中核症状、BPSDとともに、症状の現れ方は個人によって異なります。


●3大認知症について
認知症では、アルツハイマー型認知症が最も高い割合を占め、次いで脳血管性認知症、レビー小体型認知症と続き、3大認知症と呼ばれています。それぞれの特徴と症状は表の通りです。


認知症の人への対応のポイント
認知症をもつ療養者では、口腔ケアを拒否したり、義歯の管理が困難になったりするなど、口腔機能の低下につながるケースがよくみられます。ここでは、認知症の人への基本的な対応とともに、口腔ケアをスムーズに行うためのポイントを解説していきます。
1.対応の原則
まず認識しておきたいのは、認知症をもつ人の発言が、事実とは違ったとしても、本人にとっては自身が思ったことや記憶していることが絶対的な事実だということです。
そのため、療養者が言ったことは否定せずに、「そうですね」と相づちを打つなど肯定的に接しましょう。また、同じことを何度も言ったり、日によって発言の内容が変わったりしても、それを受け入れ、根気よく話を聞く姿勢も大切です。
2.スムーズな口腔ケアのために
●症状の変化・体調などの確認
認知症では、人それぞれ症状の現れ方や状態が異なります。また、同じ人でもその時々によって変化がみられることもあります。例えば、歯磨きが自分自身でできることもあれば、方法がわからなくなってしまうこともあります。
こうした変化に注意して、体調や心理的な状態を確認してから口腔ケアを始めることが大切です。もし体調やBPSDなどの症状によって、口腔ケアが難しい場合は、無理に促すことは避けましょう。
また、認知症が軽度で歯磨きなどのセルフケアが可能な状態でも、声掛けをしながら見守り、動作や体調に変化がないか常に確認することが大切です。
●安心感が得られるような配慮
口腔ケアに対して、口の中を他人にみられることへの抵抗感や何をされるかわからないという恐怖感を抱くことがあります。こうした感情を和らげるためには、口腔ケアの前から終了後まで常に笑顔で声掛けするなど、療養者が安心できる環境を整えましょう。また同時に、口腔ケアではどんなことを行うのか、理解してもらうことも大切です。例えば、ブラッシングなど各ケアの実施前にはこれから行うことを動作で示しながら、丁寧に説明します。その際に歯ブラシなどを実際に手で触れてもらうと、安心感が得られる場合もあります。
それでも口腔ケアへの抵抗感や恐怖感が取り除けない場合は、家族など療養者が信頼している人に口腔ケアを促してもらうように協力を求めることもよいでしょう。
●口腔ケアの実施時間への注意
認知症の特徴から、集中力が低下してしまうことがあり、時間がかかると口腔ケアの拒否や誤嚥などにつながりがちです。療養者の対応をみながら、時間をかけすぎないように注意しましょう。
3.義歯の管理の指導について
義歯は、口腔機能を保つためにも重要ですが、認知機能の低下や実行機能の障害により、義歯を外したままどこかになくしてしまったり、水を換えない湯飲みに毎日義歯を浸けておくなどして、清潔に管理できなかったりすることがあります。また、認知症には、義歯を隠してしまう特徴もあります。
家族などの介護者も認知症の症状のほうについ目が向きがちで、適切に義歯の管理ができないといったケースもみられます。
義歯の管理について指導を行うときには、まずは義歯の保管、洗浄方法、装着や外すタイミングについて、家族など介護者から、日頃の使用状況に関する情報を得て、適切な指導につなげる必要があります。
自立支援の視点で考えると、義歯は本人が管理できるように援助するのが理想的ですが、義歯の紛失は療養者本人にとっても介護者にとっても大きな負担となりますし、不衛生な義歯は身体にも悪影響を及ぼすことになりかねません。
そのため、療養者のセルフケア能力を確認し、本人による管理が難しいときには、介護者に管理してもらうように提案することが望ましいでしょう。
また、義歯の管理を介護者にお願いするときには、事前に療養者本人にそのことを伝え、了承を得るようにします。

なぜ義歯をなくしてしまう?
義歯をなくすきっかけとなるのが、義歯を外す必要がないのに外してしまうことです。この理由の一つとして、義歯が合わないために違和感をもつことが原因の場合があります。
義歯の不適合は噛む力が低下し、食事量の減少にもつながるため、すみやかな義歯の調整が必要になります。歯科衛生士による義歯の評価の他に、他職種からも療養者の義歯の扱いについて情報を得ることが大切です。
強いこだわりにはどう対応する?

認知症の特徴として、「歯磨きはもうやったからやらない」と、歯磨きを拒否するケースがあります。その場合にも前述のように、本人にとって歯磨きはもう終わっているのです。そこで「まだやっていませんよ」と否定してはいけません。まずは「そうですね」と受け入れ、「口の中がすっきりしますので、もう一度磨きましょう」などの言葉で促すようにしましょう。
また、すでに薬を飲んでいても、「まだ飲んでいない」と薬をさらに服用しようとすることもあります。これも本人の発言を否定せずに、要求を満たすような対応が大切です。主治医に確認したうえで、サプリメントなど身体に影響のない錠剤を服用してもらうなどの対応をするとよいでしょう。
被害妄想がみられたら

認知症の症状として、被害妄想が現れることがあります。「毒を口に入れられるのではないか」と口腔ケアを拒否されるケースでは、そうした妄想に至った心情に配慮することが大切です。
そもそも被害妄想の多くは、認知症の症状による苦しみと周囲への不満などが影響してあらわれます。被害妄想は、苦しい現状への抗議や助けを求めるメッセージだとも考えられるのです。
「毒なんか入っていないですよ」などと諭すのではなく、なぜそう思うのか、療養者の話をよく傾聴することで緩和されることがあります。
MCIというグレーゾーン

健常者と認知症の中間にある段階を「軽度認知障害(MCI;Mild Cognitive Impairment)」といいます。認知機能に問題が生じているものの、日常生活には支障がない状態です。そのため、多くの人が診断を受けてはいませんが、認知症と同じくらいの数の人がいると推測されています。
MCIの段階で発見して適切な治療を行えば、MCIが改善され認知症の発症を予防できる可能性があります。そのため、MCIの兆候に気づいたら他職種と情報を共有することが大切です。
暴言・暴力への対応の基本

暴言や暴力などの症状が現れた場合、同じように力や言葉で対抗しないことが最も大切です。暴言や暴力は、不安により増強します。これ以上、不安をつのらせないように穏やかな言葉や態度で接しましょう。暴力が激しい場合は、物理的な距離を置くことも大切です。
口腔ケアが難しいときには、無理に行おうとせずに、職場で対応を検討しましょう。大切なのは、一人で抱え込まないことです。
家族への対応のポイント
認知症をもつ療養者では、日常的な口腔ケア、義歯の管理などの指導は家族に対して行うことが多くなります。家族への対応で大切なポイントを以下に紹介します。
●家族が行っているケアを認める
家族によるケアが適切でなくても、家族は精一杯行っています。否定せずに「がんばっていますね」とその努力を認めることが大切です。そのうえで、「こうしたらもっとよくなりますよ」など、適切なケアを徐々に提案するようにしましょう。
●家族の状況に応じた指導に配慮する
医療者は理想的なケアを指導しがちですが、家族によっては忙しいなどさまざまな理由で、十分なケアが難しい場合もあります。最低限、必要なケアを指導するなど、それぞれの家庭の状況や事情によって内容を工夫することが大切です。
●一人で抱え込まないように伝える
家族との対応のなかでは、介護に対する不安を抱えていたり、疲れ切っていたりする様子がみられることがあります。そうした家族に対しては、「一人で抱え込まないこと」「がんばりすぎないこと」を伝えることが大切です。そして状況に応じて、社会資源の利用や認知症の家族会の参加など、介護の負担を少しでも減らせるようなアドバイスをしていきましょう。

多職種連携の視点
口腔ケアはこれまで述べてきたように、不顕性誤嚥や誤嚥性肺炎、歯周病菌がリスク要因となる生活習慣病の発症を防ぐためにも有効です。口腔ケアの効果を上げるためには、口腔内の状態を適切に把握し、口腔機能を定期的に評価する必要があります。
さらに在宅医療では、歯科医師や歯科衛生士による個々の療養者に合った専門的な口腔ケアや指導の実施に加え、その内容を訪問看護師や介護職などのスタッフに伝えることが大切です。それが日常的ケアとして継続できれば、口腔ケアの効果を高めることができます。
また、在宅における早期からの口腔ケアの実施には、各職種が情報を提供し、それぞれの視点から検討することが重要です。そうした情報共有の場には、病院における退院時カンファレンスや退院後に行われるサービス担当者会議*、多職種によって開催されるケアカンファレンスなどがあります。特に、認知症をもつ療養者ではセルフケア能力の低下に伴い、口腔機能が低下する傾向にあり、歯科衛生士による介入が大変重要です。ぜひ積極的に他職種と連携し、効果的な口腔ケアを推進していってほしいと思います。
文献
1)内閣府:平成29年版高齢社会白書.
2)二宮利治:日本における認知症の高齢者人口の将来推計に関する研究(平成26年度厚生労働科学研究費補助金特別研究事業).
3)山本和雄ほか:口腔ケアが認知症患者にもたらす影響.日本早期認知症学会誌 12(2):8-22,2019.