 基本的な
基本的な
身体動作への援助
-身体の向きを変える・ベッド端に座る-
歯科衛生士に知ってほしい!
訪問で役立つ在宅援助技術vol.2

身体動作への援助 -身体の向きを変える・ベッド端に座る-
歯科衛生士に知ってほしい!
訪問で役立つ在宅援助技術vol.2
第2回目は、基本的な身体動作への援助として、ベッド上で寝ている療養者の身体の向きを変える動作から、
ベッド端に座るまでの援助方法を解説します。

解説
湘南医療大学 保健医療学部 看護学科 在宅看護学 教授
湘南医療大学大学院 保健医療学研究科保健医療学専攻修士課程 健康増進・予防領域 教授
小林 紀明先生
超高齢社会の現在、地域全体による高齢者の支援が重要な課題となっている中、多職種連携・協働における基礎教育と実践教育の両側面から研究を進めている。研究内容は「大学の基礎教育課程における専門職連携教育の構築」「介護支援専門員の多職種連携における協働的能力」など。日本在宅ケア学会、日本保健医療福祉連携教育学会、日本看護技術学会、日本看護科学学会、日本看護研究学会、日本看護学教育学会ほか。看護師。
加齢に伴い運動機能に影響を与える身体変化
高齢の療養者には、加齢に伴いさまざまな身体機能に低下が現れ、運動機能にも影響を及ぼします。そこで援助を行うときは、以下にあげるような身体機能の低下を意識してかかわるとともに、療養者個人ごとの身体能力を把握しておきましょう。
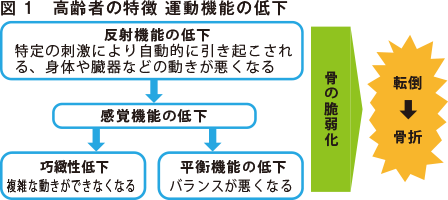
1.運動機能の低下
高齢者では、感覚機能の低下を中心に、反射機能、平衡機能、巧緻性〈こうちせい〉*1 の低下、そして骨の脆弱化が加わり、転倒・骨折が起きやすくなります。さらに、若い人と比べて筋肉が生成されにくく、身体を動かさなくなると筋肉の萎縮、筋線維の減少が進み、さらに筋力が低下していきます。
また、加齢による関節可動域の減少、関節の拘縮も運動機能のさらなる低下を招きます。これら身体機能の低下は、近年、問題視されているフレイルやサルコペニアにも深く関与しています。
2.感覚機能の低下
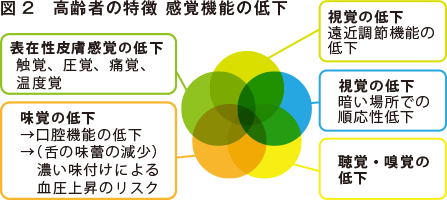
視覚・聴覚・味覚・嗅覚・表在性皮膚感覚といった感覚機能の低下は、運動機能と影響し合い、さまざまなリスクを生みます。例えば視覚や聴覚が低下すると、視界や音から判断して、即座に危険を回避する行動ができにくくなります。
また、味覚の低下は口腔機能にも深く関連し、濃い味付けになることで高血圧の原因にもなります。このように、感覚機能の低下は運動機能だけではなく、全身状態にも影響を及ぼしていきます。
3.生体調節機能の低下
ホメオスタシスに基づく生体調節機能は加齢により低下し、体温、血圧や血行動態などに影響を及ぼします。なかでも注意したいのが起立性低血圧で、起き上がるときに血圧が下がり、めまいや立ちくらみが生じます。降圧薬の影響で起こる場合もあります。
また、血行動態の悪化により、皮膚の下に余分な水分がたまり、浮腫〈ふしゅ〉(むくみ)が生じることもあります。浮腫があるとしびれなどから身体を動かしにくくなり、寝たきりでは褥瘡の原因にもなります。

4.皮膚の変化
加齢に伴い、皮膚は薄くなり、皮膚表面の角質層のきめが粗くなることで水分を保てず、乾燥が進んでいきます。このため、皮膚の弾力や柔軟性が失われ、外部からの刺激や衝撃によるダメージを受けやすくなります。
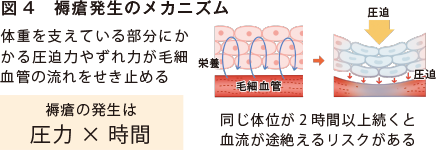
また寝たきりの状態では、運動機能の低下に加え、皮膚への摩擦(ずれ力)や圧迫により、褥瘡が生じやすくなります。援助の際には、できるだけ皮膚に負担をかけないように療養者の身体を保持するとともに、摩擦や圧迫にも配慮しましょう。
*1:筋肉や神経伝達によって行われる器用で複雑な動き
ちょっと解説
関節可動域
各関節が運動を行う際の生理的な運動範囲のこと。ROM(range of motion)ともいう。関節可動域は、30歳を過ぎた時点から男女ともに減少することが報告されている1)。
関節の拘縮
関節を動かさない状態が続き、皮膚や筋肉など関節周囲の組織が固まってしまうことにより、関節の動きが制限されること。
ホメオスタシス
ストレスになりうる外界の環境の変化に対して、生体を安定した一定の状態に保とうとする仕組みのこと。
高齢者に多い疾患と運動機能への影響
加齢だけではなく、疾患によっては運動機能に影響を及ぼします。また、炎症があると動くことによって痛みが生じる場合もあります。そうした情報を事前に把握しておくことも大切です。

基本的な身体動作への援助とポイント
まず重要なのは、療養者の安全です。援助の前から終了まで、療養者の全身状態、痛みなどを確認しながら行います。また、力を入れ過ぎず、緩やかな動作を心がけます。
援助者の身体に負担がかからないようにすることも重要です。そのため、看護の援助技術では、ボディメカニクスが基盤となっています。
そして、忘れてならないのは自立支援の視点です。療養者ができる動作はやってもらうようにし、しっかりと安全を見守りましょう。
自分で体位を変えることができない療養者を対象に、ベッド上における援助方法を説明しています。
可能であれば、援助者が介助しやすいようにベッドの高さを調整します(膝の高さにすると、腰への負担が軽減する)。
身体を動かす前には療養者の同意を得て、どんな動きをするか、説明しながら行いましょう。
※ここで紹介する方法とは異なる方法もあります。自施設の方針に従いましょう。
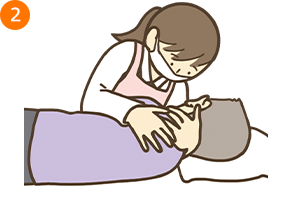
1.身体の向きを変える(寝返り)
例:仰臥位から右側臥位(右側に向く場合)
- ・援助者は右側(身体を向ける側)に立つ
- ・療養者の膝を立てる
- ・療養者の右腕の肘を曲げて、体幹から軽く離し、左腕を腹部の上にのせる
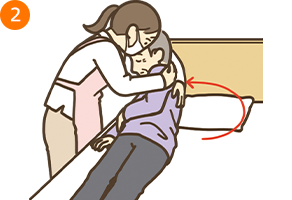
- ・療養者の左膝を右側(手前)に倒しながら、左肘・左肩も右側に倒すと、自然と身体全体が右側に向く
- *このとき、援助者は両足を肩幅程度に広げ、支持基底面積(身体を支えるために床と接している面積やその範囲)を広くし、自身の重心を低くする
- ・姿勢が安定しているか、苦痛に感じる部位はないか、確認する
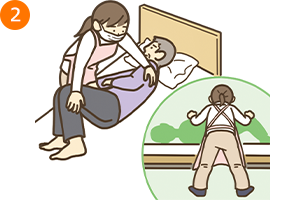
- 例:膝を立てることが難しい場合
- ・向く側と反対の下肢を上にして(右に向くなら左足)、両下肢を交差させる
- ・援助者は、療養者の肩甲骨と腸骨にしっかりと手を添えて、肩、腰の順で手前に回転させる
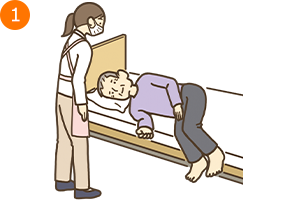
2.起き上がる(ベッド上長座位)
例:援助者が右側に立って援助を行う場合
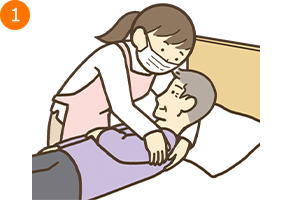
- ・療養者の左腕は腹部にのせ、右腕は手掌がベッドの上につくように置く
- ・療養者の顔を右側に向けて、援助者は療養者の背部に左手を入れて、療養者の左側の肩甲骨部を保持し、肘窩〈ちゅうか〉部(肘を曲げたときに腕の内側にできるくぼみ)で、療養者の頸部を支える。右手でも療養者の左肩を保持する
- *この時、援助者は両足を肩幅程度に広げ、支持基底面積(身体を支えるために床と接している面積やその範囲)を広くし、自身の重心を低くする
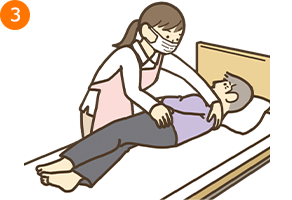
- ・療養者をしっかりと抱きかかえるようにし、左肩を引き上げながら、援助者のほうに上体を傾ける
- *この時、療養者に援助者の右肘付近を見てもらうようにする
- ・援助者のほうに近づけるように、療養者の身体を手前に寄せて、ゆっくりと円を描くように上半身を起こし、持ち上げようとしない(起立性低血圧に注意)
- *援助者は、療養者が右肘を支点にして起き上がるように促すとよい
- ・重心が骨盤上にくるように療養者の姿勢を整え、苦痛に感じる部位はないか、確認する
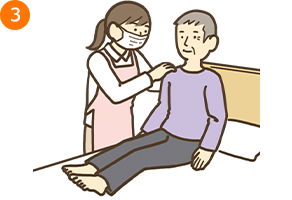
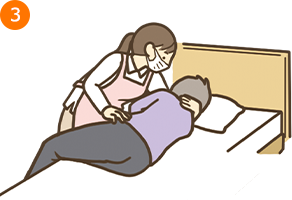
3.ベッド端に座る
例:援助者が右側に立って援助を行う場合
- ・援助者側に向くように、療養者を側臥位にする
- ・療養者の股関節を90°に曲げて、膝の位置がベッド端にくるようにベッドから足を下ろす
- ・下側になった腕は、体重が乗らないように体幹から離す
- ・援助者は左手で療養者の頸部の後ろを下から支えて、右手で肩甲骨部を支える
- *この時、援助者は両足を肩幅程度に広げ、支持基底面積(身体を支えるために床と接している面積およびその範囲)を広くし、自身の重心を低くする。左足に重心をおく
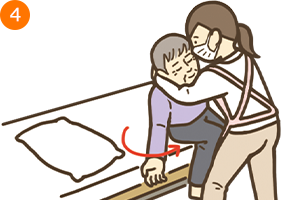
- ・療養者に顎を引いてもらうようにし、援助者は右手を自分のほうに軽く引いて、療養者の身体を自分に近づける
- *この時、療養者の上体を援助者の上腕にしっかりとのせて支える
- ・援助者は右手を療養者の骨盤に添えて下方に押す(あまり力を入れない)。すると、療養者の上半身が起き上がってくるので、上体を支持したまま、その動きに合わせて、ゆっくりと円を描きながら上体を起こしていき、持ち上げようとしない
- (起立性低血圧に注意)
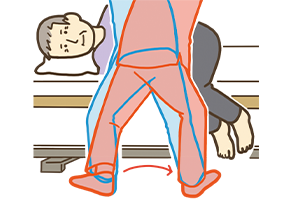
- *援助者は、起き上がる動作に合わせて左足から右足に重心を移動させていくと、少ない力で動かすことができる
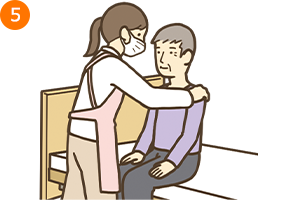
- ・端座位になったら、療養者の身体を支えながら、足が床につくようにベッドの高さを調整する
- ・療養者の姿勢を整え、苦痛に感じる部位はないか、確認する
コラム ベッドの機能を使った端座位

リモコンでギャッチアップ(角度を変えられる)できる機能が付いたベッドでは、その機能を利用して端座位になることが可能です。
- ・療養者を側臥位にする。介助バーがある場合、頭側に設置して、療養者に介助バーを手で持ってもらう
- ・援助者は療養者の足側で、療養者がベッドから落ちないように自分の足でガードするようなポジションをとる
- ・療養者の股関節を90°に曲げて、膝関節も屈曲させる
- ・援助者は片手で療養者の下肢を支えながら、もう片方の手でリモコンを操作して、ゆっくりとベッドの角度を上げながら、療養者の足を下ろしていく
- ・上半身が起き上がった後、体幹がまっすぐになるように姿勢を整える(療養者ができる場合は声をかけて自分でやってもらう)
- ・療養者の身体を支えながら、足が床につくようにベッドの高さを調整する
ちょっと解説
ボディメカニクス
人間の身体の動きに力学の原理を応用し、より小さな力でより安全・効率的に介助を行うための技術。介助の負担を減らすためのボディメカニクスのポイントとして以下があり、今回紹介した援助方法にも活用されている。
- ・てこの原理の利用
- ・支持基底面積を広くとる
- ・重心を低くして骨盤を安定させる
- ・重心同士(援助者と対象者)を近づける
- ・対象者を押すのではなく、引く力を使う
- ・持ち上げるのではなく水平移動する
- ・接地面積を小さくし、摩擦を少なくする
- ・肩と腰を平行にする(身体をねじらない)
他職種連携の視点

療養者の運動機能に関する情報や動作の援助で注意すべき点については、訪問看護師や理学療法士から事前に入手しておくとよいでしょう。一方で、歯科衛生士のほうからも動作を援助する際に気づいた点などを他職種に提供していくことも大切です。
さらに、共通の目標に向かって他職種と連携することもとても大切です。例えば、関節の拘縮によって、自分で歯磨きができない療養者に対して、訪問リハビリの理学療法士と連携して、自力で歯ブラシをもち、歯磨きができることを目標に取り組むなどです。これらは口腔機能の改善だけではなく、身体機能の向上にもつながります。
口腔ケアには、他にも摂食・嚥下機能の改善、誤嚥性肺炎、認知機能低下の予防効果などがあり、在宅で生活する療養者の自立支援にとってはとても重要な意義をもちます。歯科衛生士が中心となって、多職種間の連携を進めることにより、療養者のADL(日常生活動作)やQOLの改善につなげていってほしいと思います。
文献
1)Medeiros HB et al.:Age-related mobility loss is joint-specific: an analysis from 6,000 Flexitest results.Age (Dordr) 35(6):2399-407,2013.
2)坪井良子ほか:考える基礎看護技術Ⅱ 看護技術の実際.第2版,ヌーヴェルヒロカワ,2002.
3)川島みどり編:イラストで理解する 初めての介護―心と技術.中央法規出版,2011.
4)小林知美:実践報告①訪問看護師として訪問歯科衛生士と連携して.特集 訪問歯科と連携しよう!高齢者の歯と口腔をケアする,訪問看護と介護 16(6):488-90,2011.